Por: Zoila Antonio y Begoña Angobaldo
zoila.antonio@pucp.pe – b.angobaldo@pucp.pe

El aumento de la mortalidad materna en los hospitales públicos demuestra que sus derechos no han sido garantizados en pleno estado de emergencia.
El avance del coronavirus ha revelado que en el país es un privilegio que una madre y su bebé estén bien antes, durante y después del parto. El aumento de la mortalidad materna en los hospitales públicos demuestra que sus derechos no han sido garantizados en pleno estado de emergencia. La situación se complica cuando el factor clave y humano que transita por los pasillos -los y las obstetras- afronta también una crisis sanitaria.
Una mujer con 41 semanas de gestación fue llevada por su esposo al centro de salud Santa Julia en Piura, donde se realizaba todos los meses sus controles prenatales, en mayo pasado. Ella, además de estar embarazada, se había infectado de COVID-19. No la quisieron atender y la derivaron al Hospital Reátegui de EsSalud. Las horas avanzaban y ella tenía que hacer labor de parto, pero no había camillas ni doctores disponibles. Las vidas de esta madre y del bebé estaban en alto riesgo, incrementándose minuto a minuto.
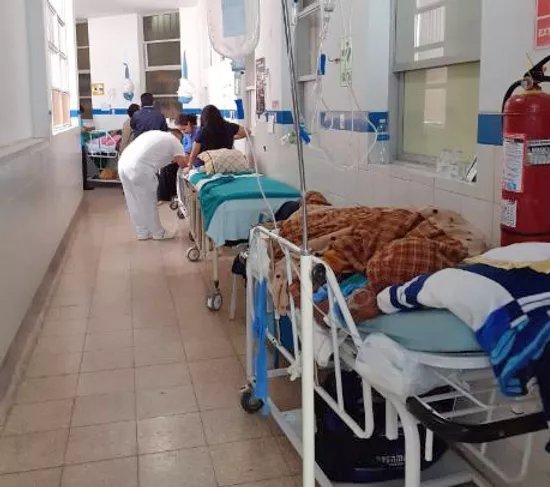
La mujer volvió al día siguiente, pero la situación seguía complicándose. Tuvo que esperar cinco horas más para ser trasladada al nosocomio Santa Rosa, también en la misma región, donde finalmente fue atendida tras la intervención de la Defensoría del Pueblo. En total, esperó más de dos días para su parto. Sin embargo, la muerte materna en los hospitales del Estado es un tema que no puede esperar. “Es un gran problema social, porque la mujer es el núcleo de la familia. Sin ella, se desintegraría”, señaló la decana del Colegio Nacional de Obstetras, Margarita Pérez.
La cifra de muerte materna se ha incrementado en los últimos meses durante la pandemia por el COVID-19, según la información reportada por el Despacho Viceministerial de Salud Pública. Hasta el 20 de junio pasado, La Antígona confirmó que se han registrado un total de 193 casos de madres gestantes muertas, 23 más que, hasta la misma fecha, se reportaron en el 2019. Nueve de las víctimas mortales tuvieron pruebas positivas de COVID-19.
Un informe presentado por la Defensoría del Pueblo en mayo alertó también que la normativa de salud impulsada por el Estado para manejar la pandemia a nivel nacional falló en no considerar a las madres gestantes y a los recién nacidos.
La normativa y los protocolos específicamente para gestantes durante la pandemia fueron publicados el 23 de abril, casi mes y medio después desde que se declaró el estado de emergencia por el avance del COVID-19. “Las medidas han sido muy tardías,” señaló Eliana Revollar, adjunta para los Derechos de la Mujer en la Defensoría del Pueblo.

Revollar indicó que dicha norma es “cuestionable”, debido a que establece que solo se le tome la prueba rápida a aquellas embarazadas que presentan síntomas de coronavirus. “Es un error porque todas deberían pasar por el triaje y la prueba para definir si van a un servicio COVID o un servicio normal. Aunque sean sintomáticas podrían contagiar a otras embarazadas, y al mismo personal asistencial”, remarcó a La Antígona.
«En esa misma línea se pronunció Margarita Pérez, decana del Colegio de Obstetras, quien afirmó que le preocupa haber atendido, hasta fines de junio, a 2300 gestantes positivas para COVID-19, así como no llevar una atención adecuada con las infectadas y las que no portan la enfermedad. “El haber interrumpido un control prenatal no permite haber identificado las complicaciones que pueden darse en un embarazo y/o parto, y derivarlas con tiempo para evitar una muerte materna”, advirtió.»
La Organización Mundial de la Salud (OMS) definió, en marzo de este año , cómo debe ser la experiencia de un parto seguro en medio de la pandemia. En sus lineamientos se estipula las mujeres deberán ser tratadas con respeto y dignidad; que se apliquen estrategias adecuadas para aliviar su dolor; que puedan elegir la postura del parto; que les permitan estar acompañadas; y que haya una comunicación clara del personal del servicio de maternidad. Si se sospecha o se ha podido confirmar que la embarazada está infectada de COVID-19, la OMS indica que el personal de salud debería tomar todas las precauciones.
Este último punto es vital al momento en que una mujer da a luz, debido a que si la paciente tiene infección de COVID-19, el riesgo de contagio de las personas que la atienden es alto. “Todo el personal está expuesto al contagio, y necesita tener equipo de protección personal. Es por ello que también empezó a incrementar el número de contagiados entre los obstetras”, subraya Pérez. Esto, por lo tanto, no garantiza que el personal de salud también pueda infectar a gestantes sanas.
A más obstetras seguras, menos mortalidad materna
“Mi mamá seguía atendiendo casos especiales [de gestantes, partos y puérperas], casos excepcionales que no podía decir ‘no los voy a atender’ porque los médicos hacen un juramento: bajo la circunstancia que sea, ellos van a velar por la vida del paciente”, relató Vanesa Vidal a La Antígona sobre la labor de su madre, la obstetra Rosa Quiroz. Ella fue la primera obstetra víctima del COVID-19 en el país. Rosa trabajaba en Centro Obstétrico Santa Rosa en Los Olivos. La pandemia no detuvo su labor. En una de las consultas que atendió de emergencia, una paciente gestante la contagió.
Vanessa recuerda que llevó a su mamá al Hospital Sergio Bernales, en Comas, pero no las quisieron recibir. “Los mismos doctores les decían a los pacientes que los iban a atender si es que ellos los veían moribundos. Les avisaban que no habían camas, que vayan buscando otros hospitales. Yo entiendo a los médicos, por una parte es su desesperación, pero también no deben perder ese lado humano”, enfatizó. Rosa Quiroz falleció el 27 de abril. Su caso marcó un punto importante en la lucha de los y las obstetras que dieron su vida por atender a las madres.
El caso de Rosa demuestra que las instalaciones de los hospitales se han convertido en un campo de batalla durante esta pandemia. Para una gestante, ir al nosocomio se vuelve recurrente, debido a los controles y exámenes requeridos antes de dar a luz. Si esto no se realiza, “las expone a situaciones de riesgo que pueden afectar sus derechos a la vida y a la salud, aumentando el riesgo de incrementar los índices de mortalidad materna”, según el último reporte de la Defensoría del Pueblo. Sin embargo, ¿cómo acudir si los y las obstetras que las atenderán podrían tener COVID-19?

“A la fecha [fines de junio] tenemos 814 obstetras con diagnóstico de COVID-19 positivo y 10 fallecidos”, precisó Pérez. A esta baja de personal, se suma que aproximadamente el 40% de los obstetras del país están con licencia por ser mayores de 65 años. Además, la Decana indicó que no hay contratos para reponer esta cantidad de obstetras que ha disminuido.

Esta falta de personal se complica cuando la cantidad de gestantes con COVID-19 que reciben es alarmante. “De cada dos gestantes, una es ‘COVID positiva’ dentro del hospital”, explicó el director del Hospital Nacional Docente Madre Niño San Bartolomé, Dr. Carlos Santillán para La Antígona. En este nosocomio del Ministerio de Salud (Minsa), uno de los principales centros maternos ubicado en Cercado de Lima, tuvieron que conseguir personal adicional para la atención. Hasta la fecha, precisó el médico, se han tratado unos 200 casos de madres diagnosticadas con el virus.
Con la experiencia que han adquirido en los últimos meses por esta alta cantidad de casos, los doctores del Hospital San Bartolomé buscan apoyar a sus colegas en otros centros de salud. “Nuestros ginecólogos capacitan a la gente de otros hospitales, porque los pacientes se contagian y los profesionales también. Debemos prevenir esto”, manifestó Santillán.
Asimismo, a pesar de seguir los protocolos dictados por el Minsa, el director del hospital reconoció la dificultad de conseguir equipos de protección para el equipo de obstetricia y para las áreas del establecimiento en general. “Mentiríamos todos los directores [de los hospitales] si es que no dijéramos que en algún momento hemos tenido dificultades para conseguir el material. Ha sido difícil porque los proveedores no tenían”, reveló.


Los materiales para atender a las gestantes son también clave para evitar las muertes maternas. En abril, el diario La Industria reportó el caso de una gestante que falleció en el Hospital Belén de Trujillo por falta de equipo y personal. “La entrega del respirador N° 95 y mandilón continúa siendo para 7 días, aún cuando atienden a todas las gestantes, partos y puérperas referidas de la región, sumándose a ello la carencia de personal técnico de enfermería en los diferentes turnos, a pesar de los requerimientos efectuados con antelación a la emergencia nacional, lo que agrava las condiciones de exposición al riesgo de las gestantes y obstetras”, se lee en un documento enviado por el Colegio Regional de Obstetras II de La Libertad a las autoridades regionales.
A través de la oficina de prensa, La Antígona buscó los descargos del Minsa para conocer la postura sobre las carencias que aqueja a los obstetras, madres de familia así como del aumento de muerte materna durante la cuarentena. Sin embargo, hasta el cierre de este reportaje no hubo respuesta.
El 24 de abril, el Minsa y el Colegio Nacional de Obstetras firmaron un acta donde se reconoce la importancia del trabajo de los obstetras. El Ministro de Salud, Víctor Zamora se comprometió a ofrecer el equipo de protección personal necesario, incluir el pago del bono por trabajo, no haber contratos por terceros, que se les incluya en los comités de expertos y técnicos y a dar los equipos de monitoreo para gestantes positivas al COVID-19. “Esto no se ha cumplido. A la fecha [fines de junio] no hemos tenido comunicación con el ministerio. Todavía no hay una respuesta a lo que estábamos pidiendo”, remarcó Pérez.
Acta_pag2 Acta_pag1
El colapso del sistema de salud en el país ha hecho que las muertes por el COVID-19 sean inevitables, entre ellos los casos de las gestantes. Sin embargo, es un derecho exigir una atención de calidad para evitar que siga en aumento la mortalidad materna, que no son solo cifras: son vidas. En un país donde ser mujer es un riesgo, esta situación debe ser atendida como prioridad.
© 2021 La Antígona


